Rehabilitación
Deglución y Esclerosis Múltiple: Pautas y consejos
El trastorno de la deglución se llama disfagia y se define por la alteración en uno o más componentes del proceso deglutorio desde que nos colocamos la comida en la boca hasta que llega […]
El trastorno de la deglución se llama disfagia y se define por la alteración en uno o más componentes del proceso deglutorio desde que nos colocamos la comida en la boca hasta que llega al estómago. La incidencia de disfagia en la EM está entre un 33 y un 55% de los afectados. Las personas con EM suelen presentar principalmente disfagia para líquidos, lo que implica atragantamientos a la hora de ingerir bebidas y en ocasiones también la saliva.
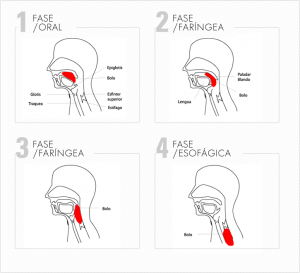
La deglución normal es un proceso que consta de 4 fases. Todas ellas requieren buena movilidad de diferentes órganos, buena coordinación de la respiración, y el correcto funcionamiento de los reflejos. Estos procesos pueden estar alterados en la EM y es cuando se presentan dificultades en la deglución o disfagia.
La disfagia no se presenta siempre de una manera evidente, por lo que hay que tener presente los siguientes signos y síntomas que nos pueden indicar que la deglución no es adecuada:
- Dificultad para tragar saliva, babeo.
- Tos durante o después de la deglución.
- Ausencia del reflejo tusígeno.
- Parálisis o disminución de la sensibilidad.
- Dificultad para mantener o mover el alimento en la boca.
- Deglución y masticación muy lentas.
- Presencia de residuos alimentarios en la boca después de la deglución.
- Sofocos durante la comida.
- Alteraciones en la voz.
- Salida de resto de comida por el estoma traqueal, por la nariz.
- Salivación excesiva o el contrario, falta de salivación.
- Pérdida de apetito, cambios de peso.
- Neumonías de repetición.
- Fiebre sin razón aparente.
 La disfagia puede tratarse, así que si se observan en el afectado dificultades para tragar, es importante que se consulte con el médico de cabecera. Éste valorará la situación y derivará al paciente al especialista, en este caso el otorrinolaringólogo para que realice las pruebas pertinentes. Posteriormente el/la logopeda se encargará de ayudarle en sus problemas de deglución. Por ejemplo, le enseñará ejercicios para fortalecer los músculos de mandíbula y garganta, le enseñará a respirar de manera diferente y le aconsejará sobre la consistencia apropiada de comidas y bebidas. Además, también le enseñará posturas compensadoras para evitar los atragantamientos.
La disfagia puede tratarse, así que si se observan en el afectado dificultades para tragar, es importante que se consulte con el médico de cabecera. Éste valorará la situación y derivará al paciente al especialista, en este caso el otorrinolaringólogo para que realice las pruebas pertinentes. Posteriormente el/la logopeda se encargará de ayudarle en sus problemas de deglución. Por ejemplo, le enseñará ejercicios para fortalecer los músculos de mandíbula y garganta, le enseñará a respirar de manera diferente y le aconsejará sobre la consistencia apropiada de comidas y bebidas. Además, también le enseñará posturas compensadoras para evitar los atragantamientos.
Algunos consejos para los cuidadores
Durante el momento de la comida, la enfermera, auxiliar o familiar que esté con el paciente deberá estar atento a las siguientes indicaciones:
Condiciones del entorno:
- El entorno debe ser tranquilo, sin estímulos que puedan distraer.
- Disponer de tiempo suficiente para comer.
- Evitar que la persona esté muy cansada o somnolienta a la hora de comer.
- Dejar transcurrir al menos tres horas después de la cena antes de acostarse.
Postura:
- La mejor posición para comer es sentado, cabeza recta, tronco recto y un buen apoyo. Si tiene que estar en cama, incorporado 60º/80º.
- Comprobar que realiza el tratamiento postural indicado por el / la logopeda.
- Practicar ejercicios para fortalecer la musculatura de la boca, lengua, labios y mejillas indicado por la logopeda.
- Coordinar adecuadamente la respiración durante la deglución.
Higiene bucal:
- Cerciorarse de que la dentadura esté correctamente ajustada.
- La higiene debe ser adecuada tanto antes como después de la alimentación (dientes cepillados después de cada comida).
- Los cuidados de la boca sirven para mantener la humedad de las mucosas y estimular la salivación, previniendo que el alimento se pegue. Después sirve para controlar que no se queden pegados restos de comida.
Alimento:
- Sabor: Los sabores fuertes o ácidos estimulan la deglución.
- Temperatura: los alimentos fríos o calientes estimulan el reflejo deglutorio, es aconsejable alternarlo. Hay que tener especial cuidado con pacientes con la sensibilidad alterada.
- Volúmenes: Cortar los alimentos en trozos pequeños. No llenar demasiado la cuchara.
- Hay que asegurarse que los alimentos tengan un aspecto apetitoso, ya que puede haber personas que hayan perdido su sentido del olfato y del tacto, y no produzcan suficiente saliva.
- Consistencia: los alimentos deben ser homogéneos, no mezclar sólido con líquido (evitar naranjas, uvas, sopas). Los más fáciles de tragar son los semisólidos (por ejemplo, flan, puré, gelatina…). No incluir alimentos pegajosos(leche condensada, miel…). Prescindir de los alimentos que se desmenucen (por ejemplo, las magdalenas)
Todos los afectados tienen que seguir una alimentación equilibrada. No existe una “dieta para la EM” que consiga la curación de la enfermedad. Debe contener una alimentación variada. La sobrealimentación y la alimentación irregular son factores nocivos para la salud.
Pasos a seguir en el momento de tragar:
- Tomar aire
- Aguantarlo
- Tragar “con fuerza”
- Expulsar el aire.
Con todo ello lo que pretendemos es que el afectado del EM pueda proceder a una deglución sin riesgo de complicaciones y que sus niveles de nutrición e hidratación sean los adecuados.
Fuente: ‘Manual para cuidadores: Profesionalización de la atención familiar de los afectados por la Esclerosis Múltiple’ Qualifield Care